近日,我院胆道外科周荣幸副教授团队与超声医学科张静漪副主任技师团队协同攻关,成功完成全球首例经皮经肝胆道镜(PTCS)治疗肝切除术后胆管横断性闭锁合并胆漏的微创治疗。团队创新采用“经皮经肝胆道镜胆道再通联合支架植入术”,通过单次微创操作同时实现胆道再通与胆漏封堵,相关突破性病例报告已获国际内镜顶刊《Endoscopy》接收。该技术的成功应用,标志着我院在复杂胆道损伤微创治疗领域达到了国际前沿水平,为同类患者提供了全新的微创治疗选择,有效规避二次开腹手术的巨大创伤。
患者张女士,58岁,因肝癌行左半肝切除及胆道探查术后1个月,出现腹痛、黄疸症状,检查确诊为肝门区完全闭塞合并活动性胆漏,每日胆汁漏出量高达1200毫升。该类病症传统治疗需采取创伤大、风险高的二次开腹手术,患者身心负担较重。
面对这一挑战,周荣幸副教授团队与张静漪副主任技师团队联合制定个性化微创诊疗方案。在超声医学科团队实时超声精准引导下,胆道外科团队运用硬质与软质胆道镜进行肝内精细操作,成功穿刺至完全闭塞的胆管段,建立通道,镜下明确胆管闭塞及胆漏病灶后,精准植入全覆膜自膨式金属支架。支架迅速撑开闭塞段,其覆膜同时有效封堵了漏点,一次性实现“再通”与“封漏”。整个手术仅通过一个约5毫米的穿刺点完成,术中出血仅2毫升,相对传统二次开腹手术近30厘米的切口、数百毫升出血量,该手术创伤大幅降低,充分体现了微创治疗的显著优势。
患者术后恢复平稳,腹腔胆汁引流量迅速减少直至消失,胆漏愈合。术后8个月,团队为张女士顺利取出临时支架。复查造影显示,原闭塞段胆管通畅,造影剂科顺利流入十二指肠,胆道系统功能恢复良好,疗效确切。
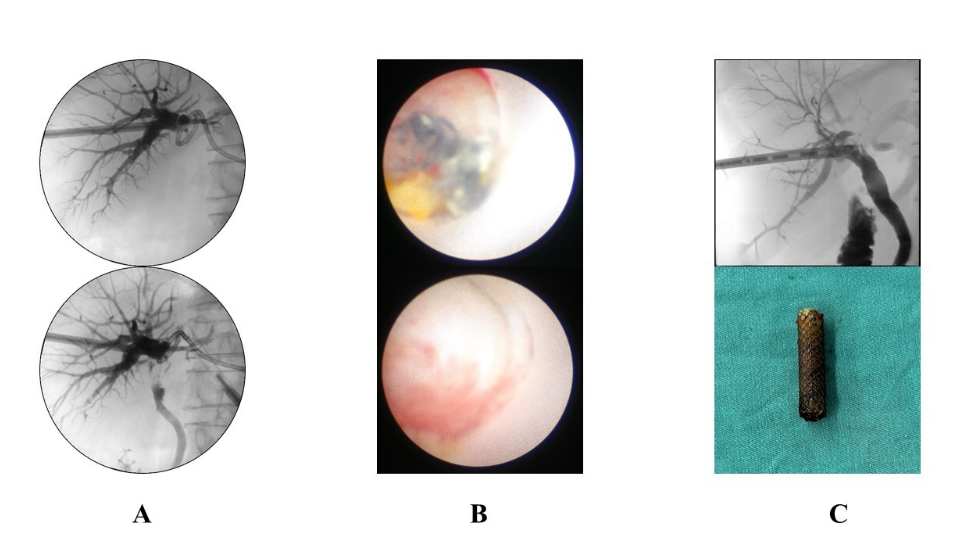
周荣幸副教授表示,肝切除术后胆道闭塞合并胆漏,需同步解决梗阻与渗漏。本次采用PTCS引导再通联合临时覆膜支架植入策略,实现了微创方式一站式精准解决,避免了大创伤的二次手术张静漪副主任技师提到,实时超声的精准导航是此次超微创手术成功的关键,为穿刺操作的准确性和安全性提供了坚实保障。
作为国内肝胆外科领域的标杆科室,我院胆道外科长期深耕复杂胆道疾病诊疗,此次全球首例手术的成功实施,充分彰显了我院多学科协同诊疗的深厚积淀与技术创新能力。团队通过将超声实时引导、胆道镜直视操作与介入支架技术深度融合,构建起针对术后严重胆道并发症的闭环微创治疗体系,形成了可推广的“华西方案”,也为全球肝胆外科应对此类难题贡献了中国智慧,也推动胆道外科向更精准、更微创、更协同的新方向迈进。